Un labrador en el hospital de emergencias
- 23 de noviembre de 2015
- Tiempo de Lectura: 7 Minutos

Autor colaborador:
Joe Spoo, DVM
Tea Veterinary Clinic
Tea, SD
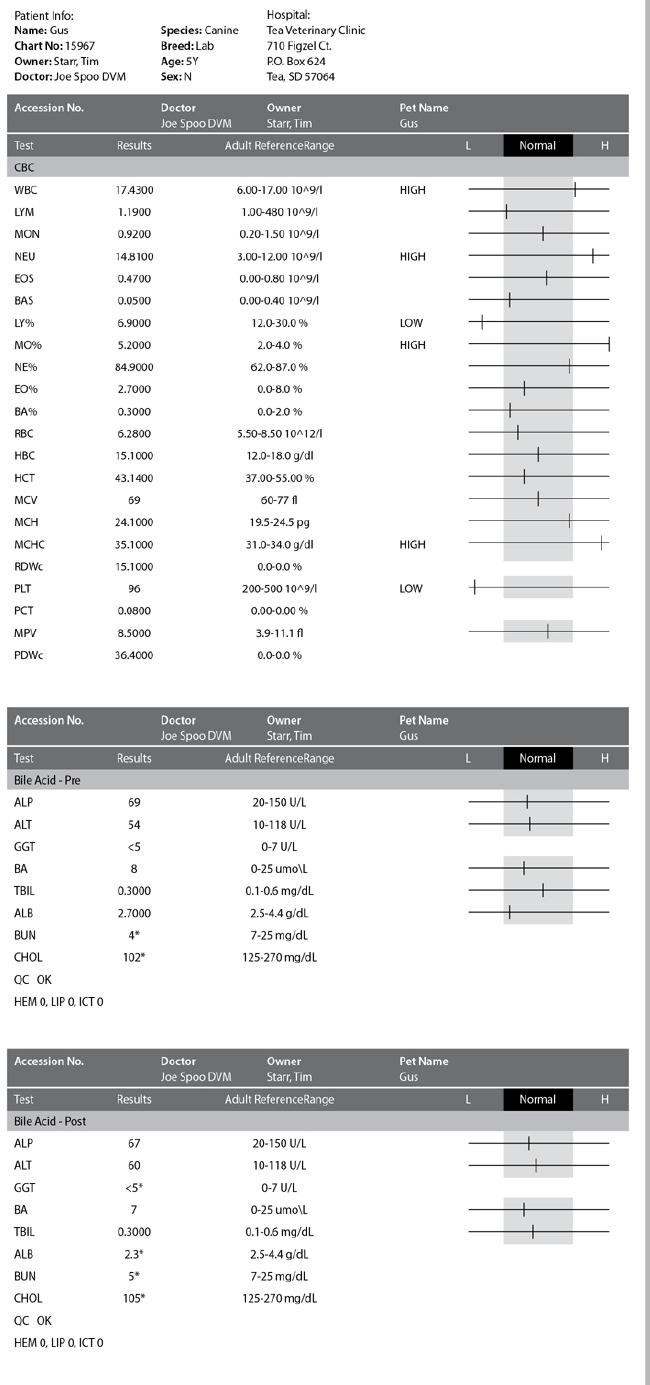
Un Labrador Retriever macho, castrado, de 4 años de edad, de 37.3 kg (82 lb) fue llevado al hospital local de emergencias con molestias primarias como letargo grave de súbita aparición, anorexia y debilidad tras dos episodios de vómitos a inicios del día. Durante el examen inicial, se mostró deprimido, pero receptivo. Su temperatura fue de 105.2 F y sus ojos parecían hundidos; sin embargo, los exámenes adicionales fueron normales. El análisis hematológico inicial, que incluyó un hemograma completo y un análisis bioquímico, reveló solo hipoglucemia (65 de un rango de 70 a 143). Las primeras radiografías fueron normales al igual que un examen de ecografía abdominal. Después de afeitarle para la ecografía se observó una reacción cutánea en el abdomen, que en ese momento no estaba bien caracterizada, y se pensó que podría deberse al afeitado.
Los cuidados paliativos iniciales consistieron en Plasmalyte por vía intravenosa con dextrosa al 2.5 %, ampicilina, cerenia y famotidina. En la mañana no hubo ningún cambio en la temperatura pero la glucosa en la sangre se había elevado a 85.
El paciente fue trasladado a nuestra clínica para recibir atención continua y diagnóstico. Durante la presentación inicial, estuvo muy deprimido y febril, con vómito y las lesiones que se había observado en el abdomen ahora parecían ser petequias. Se envió las radiografías electrónicamente a un radiólogo, y debido a las petequias y la hipoglucemia inicial, se decidió evaluar la función hepática y repetir el hemograma completo.
Un hemograma de nuestro laboratorio mostró un aumento de los leucocitos con respecto a la noche anterior, aunque solo estaban ligeramente elevados (17.43 de un rango de 6 a 17). En la clínica se realizó pruebas biliares antes y después de los alimentos y los resultados estuvieron dentro de los límites normales. El radiólogo consideró que las radiografías de tórax fueron normales, y la única anormalidad en las imágenes abdominales fue un patrón de gas generalizado.
[hidden title=»hola» sc_id=»sc1″]Nuestras únicas anomalías hasta este momento eran fiebre, hipoglucemia inicial y petequias. Con este conocimiento, nuestro diagnóstico de trabajo fue malestar estomacal no identificado, lo que resulta en translocación bacteriana y sepsis. Con la presencia de petequias, y la preocupación por la sepsis, se decidió enviar un perfil de coagulación (PT, PTT, fibrinógeno y dímero D) a Abaxis Veterinary Reference Laboratories (AVRL).
A la espera de los resultados del laboratorio externo, y sin cambios en la condición o la temperatura del paciente, se modificó el plan terapéutico con el fin de proporcionar una cobertura más amplia mediante antibióticos y antieméticos. Se cambió a ondansetron, enrofloxacina, cefazolina y famotidina. Al final del día, su temperatura había comenzado a disminuir y, además, se incluyó el probiótico Prostora Max, después de controlar el vómito.
El paciente permaneció estable durante toda la noche, y por la mañana, los resultados de AVRL mostraron numerosas anomalías. El resultado de la prueba de PT fue de 10.5 (rango normal de 7.1 a 9.1), de PTT fue de 23 (rango normal de 10 a 17) y de fibrinógeno fue de 279 (rango normal de 120 a 270) (Figura 1). El análisis de Dímero D se recibiría en dos días ya que se tuvo que enviar la muestra a un laboratorio externo. Sabiendo esto, y el hecho de que el paciente estaba estable, se lo sometió a una terapia de vitamina K, pero no a otros tratamientos ya que las petequias no se habían extendido y no había otros signos de alteraciones de la coagulación.
Cuando se recibió el resultado de la prueba de dímero D, también se observó que se había elevado a 939 (rango normal de 25 a 245). Curiosamente, si hubiéramos recibido esta información junto con los otros componentes del perfil, posiblemente habríamos tratado de manera más agresiva la coagulación intravascular diseminada (CID) con hospitalización continua. Así las cosas, el paciente poco a poco comenzó a mostrar una mejoría 48 horas después de la presentación inicial, y se cambió los medicamentos inyectables por medicamentos orales, y fue dado de alta antes de la llegada de los resultados de la prueba de dímero D. En la reevaluación, se envió el PT/PTT a AVRL, justo antes de recibir los resultados de dímero D y mostró una mejoría con respecto a la prueba anterior: el PT estuvo dentro del rango normal en 7.7 (de 7.1 a 9.1) y el PTT fue de 18 (de 10 a 17) (Figura 2). Con este conocimiento, continuamos la terapia de la vitamina K y no instituimos ninguna terapia específica adicional para la coagulación intramuscular diseminada, sobre la base de la última serie de datos y la evolución clínica del paciente. Poco después del alta, el propietario informó un episodio ocasional de vómitos con heces oscuras. Se añadió sucralfato en el régimen, y el propietario se encargó de seguir vigilando de cerca.
Dos semanas después de ser dado de alta, y aproximadamente 48 horas después de la última dosis de vitamina K, el perro fue traído para una reevaluación y se informó que había vuelto a la normalidad. Se envió otro panel PT/PTT a AVRL. Los resultados mostraron una ligera elevación del PT a 10.2 (rango normal de 7.1 a 9.1) (Figura 3) por lo que sometió al perro a un tratamiento con vitamina K durante otras dos semanas.
En la reevaluación final, debido al horario del propietario, el perro no había estado consumiendo la vitamina K durante varios días. Antes de esta última visita, la clínica había adquirido una máquina VSpro y pudimos hacer la última evaluación final de los valores PT/PTT del paciente en la clínica. El PT fue normal con un valor de 18.5 (de 14 a 19) y el PTT fue de 97.4 (de 75 a 105). El perro había estado evolucionando muy bien y no se consideró que sea necesario realizar seguimientos adicionales.
Figura 1

FIgura 2 Figura 3

Discusión
Este perro ilustró la importancia de interpretar los resultados de las pruebas diagnósticas a la luz de la respuesta del paciente al tratamiento. No se determinó ninguna causa incitante durante la presentación inicial. Nuestro diagnóstico presuntivo, con la ventaja del cuadro clínico completo y la respuesta al tratamiento, se convirtió malestar GI con translocación bacteriana, sepsis y CID resultante.
Curiosamente, al perro se le había realizado tres hemogramas separados al inicio de la condición y éstos nunca mostraron una elevación significativa de los leucocitos, que fue una de las razones por las que se sospechó de una patología hepática o intoxicación con rodenticida al inicio del tratamiento como posibles causas de las petequias y las anormalidades de coagulación resultantes.
Existen tres teorías para la respuesta percibida a la terapia con vitamina K. La primera es que efectivamente se ha producido una deficiencia que puede haber estado relacionada con la falta de absorción debido a la enfermedad intestinal incitante. La segunda teoría es que la terapia con vitamina K fue instituida junto con el tratamiento de la sepsis y no tuvo impacto en la mejora de los síntomas clínicos, aunque esta teoría no explica los niveles elevados de PT/PTT en la reevaluación a las dos semanas. La tercera teoría sería que la causa incitante fue de hecho una ingestión tóxica de un antagonista de la vitamina K.
El rápido intercambio con el laboratorio de diagnóstico nos permitió monitorear los parámetros de coagulación del paciente de cerca y en consecuencia cambiar el tratamiento. Dicho lo anterior, este caso también fue un gran impulso para la incorporación del VSpro a la clínica ya que ahora nos permite añadir o ajustar la terapia de los pacientes cuando la coagulación es una preocupación inmediata.
Patrocinado por:
